登陆查看更多精彩内容!
您需要 登录 才可以下载或查看,没有账号?立即注册

x
神经重症康复中国专家共识(中)
广东三九脑科医院神经康复科 倪莹莹
广东省人民医院重症医学科 王首红
首都医科大学宣武医院康复医学科 宋为群
解放军南京总医院重症医学中心 李百强
(以下按姓氏拼音顺序排列)
中山大学附属第八医院神经外科 陈建良
南昌大学附属第一医院康复医学科 冯 珍
广东省人民医院广东省心血管病研究所 郭 兰
中山大学附属孙逸仙纪念医院重症医学科 何志捷
广州军区总医院神经康复二科 黄 怀
中山大学附属第三医院康复医学科 姜 丽
中山大学附属第六医院重症医学科 寇秋野
陆军军医大学西南医院康复医学科 刘宏亮
汕头大学医学院附属粤北人民医院康复医学科 刘惠宇
江苏省人民医院康复医学中心 陆 晓
南方医科大学南方医院神经外科 邱炳辉
首都医科大学附属北京天坛医院重症医学科 石广志
天津医科大学天津总医院康复医学科 万春晓
中山大学附属第六医院康复医学科 王于领
中山大学附属第三医院康复医学科 卫小梅
复旦大学附属华山医院康复医学科 吴军发
清华大学附属北京清华长庚医院重症医学科 许 媛
南方医科大学第三附属医院重症医学科 杨 翃
广东省人民医院广东省心血管病研究所心血管外科 曾 嵘
南方医科大学南方医院康复医学科 周君桂
第三部分 影响神经重症康复的临床常见问题及处理原则 意识障碍(disorder of consciousness, DOC)是指患者对自身和周围环境刺激的觉醒感知能力不同程度降低或丧失。意识障碍根据觉醒障碍程度分为:嗜睡(somnolence)、昏睡(stupor)、昏迷(coma),根据意识内容障碍分为:谵妄状态(delirium)、植物状态/无反应觉醒综合征(vegetative state/unresponsive wakefulness syndrome,VS/UWS)、微小意识状态(minimally conscious state,MCS)等。 1.1.1.1 格 拉 斯 哥 昏 迷 评 分 量 表(Glasgow coma scale,GCS):对预后评定有重要价值,简便易行,应用广泛;但对植物状态和死亡的预后评估缺乏特异性。 1.1.1.2 全面无反应评分量表(full outline of unresponsiveness,FOUR):常作为意识障碍急性期的候选量表。用于因气管切开或呼吸机辅助呼吸无法进行言语能力评估的患者[32]。可以弥补GCS的不足。 1.1.1.3 修订昏迷恢复量表(coma recovery scale revised,CRS-R):对各种感觉刺激(听觉、视觉、运动、言语、交流和觉醒水平)是否有特定行为反应进行评分,可以对意识水平作出判断,特别适用于对微小意识的鉴别,支持对预后的评估。 1.1.1.4 格拉斯哥昏迷结局评分量表(Glasgow outcomescale GOS):多用于判断昏迷结局。 1.1.2.1 脑电图(EEG):EEG 对脑的病理生理变化异常敏感,特别对大脑皮质病变的评估有明确价值,但易受麻醉、镇静催眠药物影响。评估应考虑干扰因素,并定期动态观察。 1.1.2.2 诱发电位(evoked potential,EP):主要包括体感诱发电位(somatosensory evoked potentials,SEP)和脑干听觉诱发电位(brainstem auditory evoked potentials, BAEP)。推荐引用最具代表性的 Hall[33(] BAEP 采用)和 Judson(SEP采用)两种分级标准,对意识障碍预后进行预测。 1.1.2.3 事件相关电位评定:事件相关性诱发电位(event-relatedpotential,ERP)是与识别、比较、判断、记忆与决策等认知过程有关的神经电生理改变,是观察大脑认知功能活动的窗口;其失匹配负波(mismatch negativity, MMN)对意识的判断和评估最为重要。ERP 有助于避免 SEP 和 BAEP 对意识判断的局限性。 1.1.3.1 脑核磁共振平扫或计算机扫描(MRI/CT):是了解损伤大脑形态学结构、判断预后的重要手段。有临床研究表明,严重脑萎缩、脑积水及相关损伤区异常信号的部位和范围大小等,与预后相关。 1.1.3.2 功能性磁共振(fMRI)皮质含氧血红蛋白浓度的检测(BOLD),可用于皮质水平的认知及意识活动观察。其他多模态脑成像技术,如弥散张量成像(DTI)等,单独或与fMRI配合有助于提高诊断准确率。磁共振波谱(MRS)是目前能够无创检测活体组织器官能量代谢、生化改变和特定化合物定量分析的唯一方法。研究结果揭示,MRS异常与解剖的MRI无关,联合运用MRI和MRS评价VS/MCS预后,有很强的互补性。 1.2.1 干预时机:昏迷患者一旦生命体征平稳,应尽快进行康复促醒治疗。研究显示,在发病3个月内的康复治疗效果最显著,可明显提高苏醒率。 1.2.2 促醒技术:对意识障碍目前尚未有统一的治疗方案,相关的临床试验证据并不多。常用的治疗方法包括:针对阻碍患者意识恢复的病因和并发症的治疗,促进患者意识神经网络恢复重建的治疗。 1.2.2.1 药物治疗:目前促醒药物主要有作用于多巴胺能系统和作用于谷氨酸能系统两大类,常用药物有金刚烷胺、溴隐亭、多巴丝肼、盐酸纳洛酮及酒石酸唑吡坦等。也可以根据中医辩证,选用中药促醒。 1.2.2.2 高压氧治疗:高压氧治疗可以提高脑内血氧弥散半径,降低颅内压,改善脑水肿,促进开放侧支循环,有利于神经修复。活动性出血、恶性肿瘤、活动性结核等是高压氧治疗的绝对禁忌证。 1.2.2.3 神经电刺激治疗:①正中神经电刺激;②颈部脊髓硬膜外电刺激;③脑深部电刺激[34];④其他电刺激,如脑仿生电刺激、迷走神经电刺激[35]、重复经颅磁刺激、经颅直流电刺激等。 1.2.2.4 感觉刺激治疗:情感、感觉刺激疗法可解除环境剥夺导致的觉醒及觉知通路抑制,有助于提高上行网状激活系统及大脑皮质神经元的活动水平,利于觉醒。1.2.2.5 穴位针刺促醒:可选用“醒脑开窍”、“项丛刺”等穴位,施以特殊针刺手法促醒。 约10%—27%脑损伤患者会出现精神异常,尤其以额叶损伤为主的患者[36],常见的类型有谵妄、恐惧、抑郁、痴呆等。 最常见于急性弥漫性脑损害和中毒性脑病变,谵妄持续时间越长,其远期认知与社会功能恢复等预后越差。2.1.1 谵妄分型:谵妄可分为躁动型和抑制型两种,躁动型表现为躁动不安、幻觉及精神行为异常,临床上比较容易识别;而抑制型则以精神状态差及注意力下降为主要表现,临床上易被忽略。 2.1.2 量表评定:监护室患者意识模糊评估法(confusion assessmentmethod for the ICU, CAM-ICU)是主要的评估工具[37]。对于难以配合的患者也适用。谵妄筛查量表(intensivecare delirium screening checklist,ICDSC)也是一种有效的床旁评估工具,可以帮助临床医师判断患者在过去的24h内有无发生谵妄。 2.1.3 临床处理:应用氟哌啶醇或非典型的抗精神病药物对谵妄进行预防性治疗尚缺乏充足证据,必要时可给予镇静药物处理,常用药物包括右美托咪啶和丙泊酚。 恐惧是脑损伤后常见的精神障碍之一,额叶内侧面和眶回损伤后出现几率较高。 2.2.1 临床评定:表现为易激惹,攻击性增强,自我控制力下降,对死亡恐惧,具有反社会人格。 2.2.2 临床处理:在治疗脑原发性损伤、促进神经修复基础上,选择不同的方法进行心理疏导和慰籍;阿普唑仑是目前研究最多的用于治疗惊恐障碍的苯二氮卓类药物,可以降低恐惧的程度和发作频率。心理治疗和药物治疗哪一种更有效尚无定论,因此,二者均应列为一线治疗。 神经重症患者脑内五羟色胺(5-HT)、多巴胺(DA)神经介质减少;或意识、认知功能恢复后,因社会功能受损,生活质量的下降及社会偏见等带来的心理创伤,或某些防治癫痫的用药,均可导致患者不同程度的抑郁,严重影响康复治疗的配合度和效果。 2.3.1 量表评定:推荐采用抑郁自评量表(SDS)、汉密尔顿抑郁量表(HAMD)评估抑郁严重程度。 2.3.2 临床处理:治疗参照《中国抑郁障碍防治指南第二版》规范抗抑郁治疗,帕罗西汀、舍曲林、文拉法辛等为A级推荐治疗用药。 神经重症或术后患者的疼痛、躁动可引起血压增高、心率增快,增加再出血、颅内压增高、导管脱落和误伤等风险。镇痛镇静治疗能有效减轻患者的疼痛及躯体不适感,减少应激和炎性损伤,降低脑代谢,避免进一步脑损伤,达到脑保护目的。 自身疾病因素,如创伤、神经性疼痛等;操作性疼痛;各种有创诊治操作及生命支持治疗;环境及心理因素;患者对疾病的担忧,对死亡的恐惧。神志不清但存在躁动表现患者,通常难以明确是否存在疼痛,应首先对病因进行鉴别和处理。通气不足导致CO2储留、颅内压增高等变化,均可导致心率快、血压高及躁动,类似于疼痛引起的临床表现,若不加排除地应用镇痛、镇静药物,则会掩盖病情,延误治疗时机。 数字评分法(numerical rating scale, NRS)适用于无意识障碍和无主观表达障碍的患者;面部表情评分法适用于意识障碍和主观表达障碍的患者;非语言疼痛评分包括生命体征变化和疼痛行为学特征,如表情和姿势。以不同分值表示疼痛程度,适用于存在主观表达障碍的患者。 目前仍以主观评分系统为主要方法,其中应用最多、信度和效度最好的评分系统为Richmond躁动镇静评分和Ricker镇静-躁动评分[38]。 急性脑损伤患者镇痛镇静的目的:降低脑代谢率,控制颅内压,控制播散性去极化,控制阵发性交感过度兴奋,控制癫痫持续状态以及实施目标化体温管理,达到器官保护的作用[39]。 3.4.1 重型颅脑损伤:即使是意识障碍的患者,伤害性疼痛刺激仍可通过兴奋交感-肾上腺髓质系统,使机体持续处于应激状态而造成损害,因此要尽早干预。具体措施包括:亚低温治疗以及隆德概念集束化治疗。同时应建立疼痛评估常规和镇静深度监测,避免镇痛镇静过度。 3.4.2 轻中型颅脑损伤:颅脑损伤的特点是病情变化快,需要定时和及时进行意识评估、瞳孔监测和神经系统体检。2013 年美国镇痛镇静和谵妄处理指南[38]及Vincent提出的eCASH概念[40]均推荐最小化镇静策略,以便随时唤醒患者进行意识及病情评估,保证患者安全与舒适。2016年Oddo等[39]提出了神经重症患者镇痛镇静管理流程(见图2)。
神经重症康复
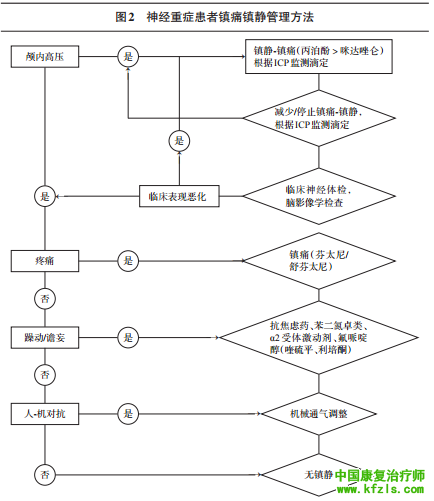
3.5.1 阿片类药物:目前仍是重症脑损伤患者主要的镇痛药物,包括芬太尼及瑞芬太尼等。复合镇静方法(镇静药辅以吗啡或芬太尼)中短效镇痛药瑞芬太尼更易实现随时唤醒颅脑损伤患者,同时颅内压无明显增高。 3.5.2 γ-氨基丁酸(GABA)受体激动剂:常用药物有丙泊酚及咪达唑仑,两者作用于脑干网状结构和大脑边缘系统,具有降低脑代谢和颅内压等神经保护作用,并提高癫痫抽搐阈值。但无法使颅脑损伤患者镇静的同时保持意识清醒,需要密切观察病情变化。 3.5.3 右美托咪啶:镇静机制是兴奋脑干蓝斑突触前α2-受体而抑制交感神经活性,从而减少去甲肾上腺素的释放,镇静特点为镇静的同时保持意识清醒的“可唤醒”状态,无呼吸抑制,模拟自然睡眠。 继发性颅内病变是神经重症康复期间常见问题,影响康复进程,须严密监测、及时诊断和处理。常见的继发性颅内病变有:颅内高压、颅内低压、脑积水、下丘脑反应、癫痫、交感神经兴奋等。 颅内压增高是诸多颅内疾病严重阶段所具有的共有征象,往往因压力持续在2.0kPa(200mmH2O)以上,从而引起相应的一组严重的临床综合征。 4.1.1 临床评定:临床可以表现为急性、亚急性或慢性颅内压增高症状。出现脑水肿加重、胃肠功能紊乱及消化道出血、神经源性肺水肿、库欣(Cushing)反应等。重症颅脑损伤患者康复期颅内高压可见于脑积水、颅内感染和颅内迟发性血肿。腰大池穿刺测压可测定颅内压(intracranialpressure,ICP),但对于 ICP 明显增高者,有造成脑疝风险,为禁忌证。重型颅脑损伤的患者可采用颅内有创测压方式了解颅高压的程度。 4.1.2 影像评定:一旦考虑为颅压增高,应尽快进行头颅CT/MRI检查。 4.1.3 临床处理:病因治疗是最根本和最有效的治疗方式,在积极治疗原发病的前提下,可通过集束化策略控制 ICP。①头高位体位;②纠正低血压和低血容量;③维持适当血压,保持脑灌注压;④气道管理,避免出现低氧血症或高碳酸血症;⑤控制体温至正常或偏低水平以降低脑代谢率;⑥必要的镇痛、镇静;⑦适当外引流脑脊液以降低颅内压;⑧渗透性利尿剂;⑨去骨瓣减压手术治疗。 4.2 低颅压综合征创伤性低颅压综合征,可能是外伤后脑血管痉挛,使脉络丛分泌脑脊液的功能受到抑制,也可能继发于外伤后脑脊液漏、休克、脱水、低钠血症、过度换气及手术或腰穿流失过多的脑脊液。当颅内压显著降低,中枢神经系统结构受到牵拉或推压,就会产生头痛、眩晕和呕吐,且随头位升高而加剧。严重者可出现硬膜下血肿或静脉窦血栓;部分患者在脑水肿或脑肿胀消退后,脑组织对硬脑膜的压迫解除,脑脊液通过已经破裂的硬膜漏出,形成迟发性脑脊液漏,导致低颅压。 4.2.1 临床评定:有头颅外伤病史,伤后出现头痛、眩晕、呕吐等症状,并且与脑损伤程度不符,随头位升高而症状加剧腰椎穿刺测压低于70mmH2O可以确诊。 4.2.2 影像评定:头颅MRI提示弥漫性硬脑膜增强等即可确诊。 4.2.3 临床处理:不同病因引起的低颅压综合征处理方式基本相同。 4.2.3.1 病因治疗:缓解血管痉挛,纠正水电解质酸碱平衡、休克和脱水等,对手术或创伤后脑脊液漏的患者可采取手术修补瘘口。 4.2.3.2 对症治疗:包括卧床休息(平卧位,必要时头低脚高位)、大量饮水、静脉补液、经脑室或腰穿鞘内注入生理盐水等。 4.2.3.3 硬膜外血补丁[42]:对腰穿或麻醉后低颅压有效。 4.2.3.4 药物治疗:如咖啡因等可使颅内血管收缩,增加颅内压和缓解头痛。本病的预后较好,确诊后积极对症治疗多可痊愈。 4.3 脑积水[43—44]神经重症并发脑积水并不少见,病因包括:脑室系统机械性梗阻、脑脊液吸收障碍、动力学改变等,多见于颅脑创伤、蛛网膜下腔出血、脑出血、脑室内肿瘤术后、颅内感染。按病因分为交通性脑积水、梗阻性脑积水。依据颅内压力分为高颅压脑积水、正常颅压脑积水。 4.3.1 临床评定:颅脑外伤急性症状消退后,患者减压骨窗逐渐膨隆,张力增高,意识恢复者主诉头晕头痛,后期可有尿失禁和木僵。正常压力脑积水部分患者出现“三联征”。需与创伤后痴呆、抑郁症鉴别。腰穿测定脑脊液压力有助脑积水分型。 4.3.2 影像评定:颅脑CT/MRI显示侧脑室扩大是判断脑积水的重要客观依据。注意与全脑萎缩代偿性侧脑室扩大鉴别。 4.3.3 临床处理:需结合患者脑积水原因及个体情况个体化治疗。主要的外科治疗方式有三大类:内镜下三脑室底造瘘术、脑室腹腔分流和腰大池腹腔分流。若脑积水尚无手术指征,可以考虑采用中医药活血化瘀,宣发、运化、渗利的疏通三焦方法,阻断病理环节,改善症状。 4.4 尿崩症尿崩症是神经重症下丘脑反应最常见的表现形式,是脑损伤后下丘脑-神经垂体通路受累,抗利尿激素合成和释放不足,尿液浓缩功能障碍引起。一般下丘脑-垂体神经通路损伤,多为暂时性尿崩;下丘脑正中隆突严重受损或神经垂体损伤80%以上,有可能会永久性尿崩,预后不良。 4.4.1 临床评定:有颅脑损伤史;24h尿量>4000ml或尿量>200ml/h;并排除肾脏原因导致的多尿。 4.4.2 实验室评定:定时检查尿常规、血尿电解质。 4.4.3 影像评定:头颅MRI提示下丘脑及神经垂体信号异常。 4.4.4 临床处理:控制尿量,可用醋酸去氨加压素片或垂体后叶素;维持容量平衡,行 CVP 监测或有创血流动力学监测,量出为入,根据每小时尿量来补充液体和饮水,保持出入量平衡或入量稍大于出量,维持容量正常,避免尿崩导致的低血容量性休克及急性肾损伤;维持水电解质平衡,尽量避免甘露醇等脱水药物的使用;应严密监测24h水出入量,定时查血、尿电解质。 尿崩症与脑性盐耗综合征(cerebral salt-wasting syndrome,CSWS)临床表现相似,但二者发病机制不同,处理方法亦不相同,应加以鉴别。CSWS以顽固性低钠血症、低血容量(低血压)、高尿钠为主要临床特征。有研究证实:CSWS补钠与尿量有直线回归关系,即:补钠=尿钠,钠补得越多,排出的尿钠也越多,由此带出的液体越多,更易导致血容量不足。临床处理策略:在脑神经修复基础上,治疗目标由纠正低钠血症改为少量补钠、改善症状、帮助患者渡过低钠血症期。每天根据中心静脉压测定结果补足血容量,并应用皮质激素减少肾小管排钠。 重型颅脑损伤患者康复期交感神经兴奋表现为间断性、发作性的易激惹、躁动、多汗、高热、血压升高、心动过速、呼吸急促及去皮层强直或者去大脑强直等症状,在创伤性脑损伤患者中其发生率约为10%—28%,而在植物状态患者中发生率更高,出现这类症状会加重患者病情,预后不良。 4.5.1 临床评定:常见症状有躁动、多汗、高热、高血压、心动过速、呼吸急促、肌张力障碍或姿势异常,Baguley等[41]以具有上述7项中的5项作为判断依据。需要与间脑癫痫、抗精神病药物引起的恶性综合征(多巴胺受体阻滞剂或激动剂)、脊髓损伤(T6—8以上)后自主神经反射异常(尤其合并脑外伤时)、中枢性高热、麻醉药物戒断、药物撤离综合征(如巴氯芬的减量过快或突然撤药)等鉴别。而与上述疾病交织存在时诊断更加复杂,首先排除上述疾病以免延误病情。 4.5.2 临床处理:多为对症治疗。常用药物:①作用于多巴胺受体的溴隐亭、多巴丝肼、盐酸氯丙嗪、氟哌啶醇;②作用于GABA受体的苯二氮卓类药物咪达唑仑、地西泮、氯硝西泮;③作用于阿片受体激动剂吗啡;④作用于α受体的可乐定、哌唑嗪;⑤β受体阻滞剂普萘洛尔;⑥肌松剂丹曲林、巴氯芬等。吗啡和咪达唑仑多用于早期;溴隐亭、巴氯芬则多用于后期康复阶段。 癫痫是神经重症康复期间由多种原因导致的脑部神经元高度同步化异常放电所致的临床综合征。由各种明确的中枢神经系统结构损伤或功能异常所致的癫痫称为症状性癫痫。临床以原发病后癫痫出现的时间分为早期癫痫和晚期癫痫,一般以7d为界。在脑损伤患者中早期癫痫的发生,意味着30d内和1年内的死亡率更高、住院时间更长、康复难度更大以及出院后致残率更高。 主要依据病史,即原发病,如脑炎、脑出血、脑损伤等;临床表现,脑电图和抗癫痫药物的治疗效果等。 5.1.1 临床评定:主要根据临床表现分为全面性发作、部分性发作和癫痫持续状态。 5.1.1.1 全面性发作:包括失神发作、肌阵挛发作、强直性发作、阵挛性发作、强直-阵挛性、失张力性发作。 5.1.1.2 部分性发作:包括单纯部分性发作(运动性发作、感觉性发作、自主神经性发作、精神症状性发作)、复杂部分性发作。 5.1.1.3 癫痫持续状态:各种类型的癫痫发作持续30min以上不能自行停止或连续多次发作,发作间歇期意识不恢复者即可确认。在神经重症患者中,有脑原发病且同时出现上述临床表现者应尽快行脑电图检查。 5.1.2 电生理评定:癫痫发作时的描记脑电图意义更加重大。为最大限度捕捉发作异常脑电图结果,可多次重复记录,并结合过度换气和闪光刺激。视频长程脑电图结合癫痫症状学、颅脑影像功能定位学进行综合分析,有助于区别发作类型和明确致痫灶部位。 5.2 临床鉴别需与痉挛发作和锥体外系疾病鉴别。有明确的致痫脑部病变,重症常见的发作性局部和全身痉挛发作,即使疑似癫痫亦须与肌阵挛、锥体外系病变鉴别,24h视频脑电图是首要选择。建议高度怀疑症状性癫痫患者,及时请癫痫专科会诊。 5.3.1 癫痫持续状态:宜静脉用药并维持输注,尽快控制发作;即刻启动脑保护;高度重视癫痫持续发作对患者预后带来的严重影响。必要时用药物尽量减少脑组织缺氧性损害;保持气道通畅或气管插管、高流量氧疗、心电和血压监测等,癫痫持续状态发病后给予24—48h连续性脑电监测[45—46]。 5.3.2 症状性癫痫:首次发作后,2 年内再发风险最大(21%—45%);立即抗癫痫药物治疗可降低 2 年内再发风险。根据癫痫发作次数和性质,选择单一药物治疗或2种或多种药物联合治疗;成人初诊或未经治疗的部分性癫痫可选用卡马西平、左乙拉西坦、苯妥英钠、唑尼沙胺、丙戊酸钠;儿童初诊或未经治疗的部分性癫痫可选用奥卡西平、卡马西平、苯巴比妥、苯妥英钠、托吡酯、丙戊酸钠和氨己烯酸;老年初诊或未经治疗的部分性癫痫可选用加巴喷丁和拉莫三嗪、卡马西平。应该定期监测患者血清抗癫痫药物浓度。同时,应该重视抗癫痫药物的毒副作用。对于部分难治性癫痫(经过2种抗癫痫药物正规治疗无效、每月1次以上发作)可考虑外科手术治疗。脑损伤后预防性使用抗癫痫药物目前仍存在较大争议,一般对于起病7d后的癫痫发生无任何预防作用。 有心脏基础病变,缺血缺氧,水、电解质酸碱平衡紊乱等情况的神经重症患者,有可能在康复治疗过程中发生心血管事件。 6.1.1 室上性心动过速:对于室上性心动过速的急性发作期治疗,如果QRS波形态正常且血流动力学稳定,可以首选刺激迷走神经的方法终止室上速,例如做Valsalva动作或按摩颈动脉窦。如果不能终止,则需要静脉使用抑制房室结传导的药物,包括腺苷、钙离子拮抗剂(维拉帕米)、β受体阻滞剂(美托洛尔和艾司洛尔)。有支气管痉挛患者应慎用腺苷。注意钙离子拮抗剂和β受体阻滞剂可能有降低血压的作用[47]。 6.1.2 心房颤动:快速房颤发作时心排血量可降低20%以上,同时冠脉供血减少,会对血流动力学造成不良的影响。新发房颤一般可在48h内的自行恢复窦性心律,可先观察。对于不能恢复窦性心律的患者,应请心内科会诊协助诊治。房颤的处理有三大基本原则:控制心室率、预防血栓栓塞以及恢复并维持窦性心律。紧急情况下,可先使用药物控制心室率。β受体阻滞剂是控制房颤心室率的一线药物,但是应小心应用于合并收缩性心力衰竭的患者。如控制不佳,地高辛是最合适的附加用药。胺碘酮同时兼具交感神经阻滞和钙离子通道阻断作用,可以安全地用于病情危重房颤患者[48—49]。 6.1.3 室性心动过速:最重要的是稳定病情和终止室速。如果患者仍有脉搏,但已出现晕厥先兆、低血压或严重的呼吸窘迫,应立即进行同步体外心脏直流电复律。如心动过速时QRS波过宽无法同步,可直接进行非同步的心脏电除颤。如心跳呼吸骤停,应立即心肺复苏。如果患者血流动力学仍稳定,可使用静脉注射利多卡因、胺碘酮或镁剂的方法终止室速。室速急诊处理时需立即进行血常规、电解质(包括镁离子)、血尿素氮、肌酐、心肌损伤标志物、血糖、血气等各项指标检查。对于已用植入型心律转复除颤器(implantable cardioverter defibrillator, ICD)的患者,如患者仍频繁发作室速,应尽快请心血管科会诊,仔细寻找诱因并检查ICD设置[50—51]。 6.2.1急性心力衰竭:如患者在康复过程中出现急性心力衰竭症状,应立即按急性心衰处理流程规范处理。神经重症患者急性心力衰竭常见的诱因是心脏前后负荷突然增加或心脏本身有重大生理病理变化。如单位时间内输液量过大、过快,注食过量,因便秘排便过度用力,情绪突然急剧变化,心肌梗死等,要注意预防。 6.2.2 慢性心力衰竭:神经重症患者若原发病为高血压性脑卒中,往往会同时合并高血压性心脏病,冠状动脉粥样硬化性心脏病,慢性心功能不全。在神经重症康复期要关注心血管的功能评定,进行常规心电图、心脏彩超等检查,一旦确定存在慢性心功能不全,要给予降低心脏前后负荷,正性肌力等口服药处理,并严格控制运动康复负荷量。 延迟呼吸机脱机和人工气道拔除,或脱机失败后再插管则会导致神经重症患者ICU住院及康复时间延长,增加死亡率。 原发病未得到有效治疗,肺实质功能下降,呼吸肌无力,长期机械通气致膈肌功能障碍以及脱机诱发的心功能不全都是导致脱机失败的重要原因。超声检查和B型利钠肽可预测左心功能障碍而用于预测脱机。 呼吸衰竭基础病因得到一定程度缓解;氧合改善:FiO2≤0.5,PEEP≤10cmH2O,PaO2/FiO2≥200mmHg;心血管功能相对稳定:HR≤140次/分,血压稳定,没有或小量血管活性药;精神状态良好,代谢状态稳定,自主咳痰能力良好等。很多机械通气参数可用来辅助决策脱机和拔管,包括呼吸频率、分钟通气量、最大吸气压和呼吸浅快指数等。分钟通气量等于呼吸频率与潮气量的乘积,可用来衡量呼吸需求,呼吸需求越高,成功撤机的可能性越低;最大吸气压,代表呼吸肌的强度;浅快呼吸指数,即呼吸频率与潮气量的比值(f/Vt),是较准确的预测脱机失败的指标。准备脱机时应每日进行评估。 拔管失败高危因素包括:原发病导致的气道保护能力受损;不能维持正常的自主呼吸;高碳酸血症;充血性心力衰竭;其他严重并发症。 7.4.1 实施早期目标性脱机计划,对于机械通气时间超过24h的急性住院患者,建议建立早期脱机策略,早期进行康复治疗。管理程序需运用循证实践,如优化镇静程序和自主呼吸试验 (spontaneous breathing trial,SBT)。SBT 试验通常采用吸气压力增加模式(PS 5—8cmH2O),而不是T管或持续气道正压通气模式。对于满足拔管标准的机械通气患者,建议行气囊漏气试验,若结果阳性,提示存在喉头水肿和气道痉挛的风险,拔管后有喘鸣风险患者,可在拔管前4h使用激素。 7.4.2 存在拔管失败高危因素的患者,推荐应用无创机械通气及高流量鼻导管氧疗,可以预防再插管的发生。机械通气时间超过24h,在通过 SBT后拔管,立即行预防性无创通气(non-invasive ventilation, NIV);应用高流量氧疗,预防再插管效果亦不劣于NIV。 7.4.3 气切留置套管患者,拔管前应评估意识水平、咳嗽能力、分泌物量及上气道内部结构;对咳嗽能力弱、肺部感染未控制和/或吸痰频率大于1次/2h至1次/3h者,应延迟拔管;气囊漏气试验是预测拔管后呼吸窘迫常用的方法,此种呼吸窘迫与气道水肿、狭窄、塌陷或息肉相关,应请呼吸科或五官科会诊,转专科处理。对气囊漏气试验阳性,氧饱和度小于90%(如存在持续呼吸肌无力、低氧血症、高碳酸血症)等,均应延迟拔管。 肺炎是神经重症疾病常见的并发症之一。可恶化加重成为重症肺炎(severe pneumonia,SP),该类患者病情变化快,死亡率高,应早期进行危险因素筛查,积极防治。 ①吞咽障碍;②意识障碍;③高龄(年龄>70岁);④长期卧床;⑤预防应激性溃疡药物使用;⑥其他:鼻胃管喂养、气管插管和机械通气大剂量镇静药使用。其中前三项是并发肺炎的独立危险因素。 8.2.1 ①一般情况:生命体征、肺部听诊;②实验室:感染指标、血气分析;③影像检查:胸部CT等。 8.2.2 临床评定:推荐采用美国IDSA/ATS制订的重症肺炎判定标准[52],或采用 2016 年中国新版成人重症肺炎判定(community-acquired pneumonia, CAP)简化诊断标准[55]。主要标准:①需要气管插管行机械通气治疗;②脓毒症休克,需要血管活性药物治疗。次要标准:①呼吸频率≥30 次/min;②氧合指数≤250mmHg;③多肺叶浸润;④意识障碍和(或)定向障碍;⑤血尿素氮≥7.14mmol/L。 ①积极采用气道廓清技术;②尽早离床,若卧床进食1h内床头抬高35°—40°;③吞咽困难患者严格预防误吸;④保持口腔卫生,减少口咽部细菌定植;⑤规范营养支持;⑥缩短气管插管或机械通气时间;⑦减少镇静剂、肌松剂和制酸剂应用。 8.4.2 抗生素的选择:神经系统疾病并发肺炎的病原体中,细菌仍占主要地位。前5位的病原菌为鲍曼不动杆菌、肺炎克雷伯菌、铜绿假单孢菌、金黄色葡萄球菌、大肠埃希菌。多重耐药菌(multi drug resistant organisms,MDRO)感染问题突出。建议在初始经验治疗前应判断患者是否具有MDRO病原菌感染的危险因素,高危患者尽量选择能覆盖MDRO的药物,待痰培养及药敏试验结果回报后进行针对性目标治疗。 8.4.5 神经系统疾病合并重症肺炎:应密切观察,积极治疗。合并急性呼吸窘迫综合征(acute respiratory distresssyndrom,ARDS)及时转ICU予机械通气并按照相关指南处理[56]。 8.4.6 合并休克:按照感染性休克指南积极救治[57]。 主审专家:
励建安(南京医科大学附属第一医院康复医学中心)
凌锋(首都医科大学宣武医院神经外科)
燕铁斌(中山大学附属孙逸仙纪念医院康复医学科)
覃铁和(广东省人民医院·广东省老年医学研究所)
审稿专家:(以下按姓氏拼音顺序排列)
窦祖林(中山大学附属第三医院康复医学科)、范建中(南方医科大学南方医院康复医学科)、何江弘(陆军总医院八一脑科医院神经外科)、黄勤(广东三九脑科医院神经外
科)、李维勤(解放军南京总医院重症医学中心)、黎毅敏(广州医科大学附属第一医院·广州呼吸疾病研究所重症医学科)、鲁明(广东三九脑科医院神经外科)、马朋林(解放军第三O九医院重症医学科)、邵伟波(南京医科大学附属脑科医院康复医学科)、吴毅(复旦大学附属华山医院康复医学科)、席修明(首都医科大学附属复兴医院重症医学科)、许百男(中国人民解放军总医院神经外科)、喻鹏铭(华西医科大学华西医院康复医学科)、杨艺(陆军总医院八一脑科医院 神经外科)、朱丹(广东三九脑科医院神经外科)、诸杜明(复旦大学附属中山医院重症医学科)、赵红梅(中日友好医院呼吸中心 呼吸与危重症医学科 国家呼吸疾病临床研究中心)
致谢:广东三九脑科医院 赵春梅、章良翔、邓丽霞;中山大学第八附属医院 翟志浩,南方医科大学附属南方医院康复医学科 尹瑞雪,广东省人民医院 广东省心血管病研究所 陈贤元,在共识编撰过程中做了很多辅助性工作;在组织编撰过程中,受到广东三九脑科医院大力支持,一并致谢!
神经重症康复

(原文来源:《中国康复医学杂志》2018年,第33卷,第2期)
扩展阅读: |